|
|
|
|
Le prolapsus genital ou « descente d’organe est une hernie de la paroi vaginale qui s’extériorise à travers l’orifice vulvaire.
Cette pathologie est fréquente puisque plus de 10% des femmes de 80 ans ont été opérées d’un prolapsus et 2 à 13% des cas surviennent chez les femmes jeunes.
Cela occasionne une gène le plus souvent à type de douleurs ou de sensation de pesanteur, de la perception d’une « boule » à l’entrée du vagin , d’une gène lors des rapports sexuels, d’une constipation, de difficultés à uriner ou au contraire d’incontinence urinaire qui peut y être associée.
Il s’agit d’une rupture d’équilibre entre les forces abdominales que sont les efforts répétés et le surpoids et la résistance des tissus qui diminue lors de la ménopause essentiellement, et ceci d’autant plus que des accouchements ont été difficiles ou que des interventions chirurgicales ont eu lieu, déséquilibrant la position des organes les uns par rapport aux autres.
L’évolution naturelle du prolapsus est l’aggravation avec l’âge.
Cependant, une réduction de l’activité physique et la réeducation périnéale peuvent ralentir cette degradation et à l’inverse, la poursuite des mécanismes d’origine (efforts prolongés, surpoids,...) peuvent entrainer une aggravation brutale.
QUELLE PRISE EN CHARGE ?
Un examen clinique rigoureux permet d’évaluer le degré d’evolution du prolapsus et son retentissement afin de proposer une solution adaptée le plus souvent chirurgicale dont le but est de restaurer une anatomie normale, de maintenir la possibilité d’une vie sexuelle normale et d’obtenir un résultat durable dans le temps.
Les examens complémentaires tels que l’IRM PELVIENNE DYNAMIQUE ou le COLPOCYSTOGRAMME ne sont en principe utiles que dans les cas de récidive après intervention.
De première intention, un Bilan UroDynamique (BUD) peut être demandé afin d’explorer une éventuelle incontinence urinaire associée et parfois masquée (cf IUE°)
Le traitement chirurgical repond à certains principes :
- il doit etre MINI-INVASIF
- Il doit traiter tous les « ETAGES » du prolapsus (anterieur, médian et posterieur)
- il ne doit pas être effectué à un stade trop précoce sous peine de récidive
- il ne se justifie que si la gène est importante (influence sur la vie sexuelle, obligation de porter des garnitures en permanence, altération de l’image de soi avec sentiment de honte,...) et bien évidemment en cas de complications (saignements, douleurs, infections, rétention d’urine, prolapsus totalement exteriorisé avec ulcérations,...).
Quoiqu’il en soit, LA REEDUCATION PERINEALE doit précéder tout geste chirurgical, plus ou moins associée à un traitement hormonal local qui ameliorera la qualité de la cicatrisation mais à ne pas prolonger au-delà de 15 séances car elle ne redonnera pas de tension à des ligaments distendus ni d’efficacité à des muscles denervés ou atrophiques.
La voie d’abord chirurgicale peut être abdominale ou par les voies naturelles.
La PROMONTOFIXATION COELIOSCOPIQUE , plus facilement proposée chez les femmes jeunes et La TRIPLE OPERATION PERINEALE MINI-INVASIVE consiste a interposer par voie vaginale une prothesè entre vagin et vessie et vagin et rectum et à la fixer sur des ligaments lateraux du bassin, en pouvant conserver l’uterus. (CF techniques chirurgicales et voies alternatives)
Enfin, chez les patientes INOPERABLES les traitements palliatifs tels que le PESSAIRE peuvent être une solution : il s’agit d’un anneau de latex déformable que l’on intercale entre la symphyse pubienne et le cul-de-sac vaginal posterieur. Il peut entrainer des lésions du col.
|
|
|
|
|
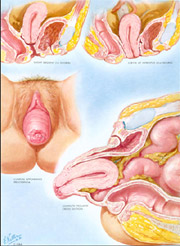
Degrés prolapsus
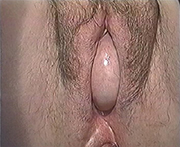
Cystocele
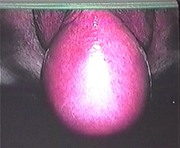
Ptose du fond vaginal
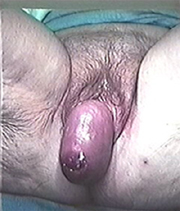
Prolapsus total exteriorisé
|








